Все о пролапсе тазовых органов
Все об опущении органов малого таза: стадии пролапса, варианты лечения, профилактика и упражнения для женского здоровья.
Пролапсом половых органов называют изменение месторасположения матки и стенок влагалища, а также смещение этих органов до входа во влагалище или опущение за его пределы.
Выпадение и опущение половых органов рассматривается как разновидность грыжи тазового дна, которая располагается в районе влагалищного входа. Очень часто можно услышать синонимы и определения: «генитальный пролапс», «цисторектоцеле». При этом правильно использовать термин «цистоцеле» (опущение мочевого пузыря в область влагалища), если речь идет об опущении только передней стенки влагалища, а термин «ректоцеле» (опущение прямой кишки в область влагалища) — при изолированном опущении задней.
Эпидемиология
За последние годы была выявлена статистика, в которой говорится, что более чем 11% женщин всего мира проводятся операции в связи с генитальным пролапсом. Отмечается, что с рецидивом опущения и выпадения половых органов повторно обращаются и оперируются более 30% пациенток. Эти цифры соответствуют выявленным опущениям у обратившихся и прооперированных женщин, однако, по данным Всемирной Ассоциации Гинекологов, каждая вторая рожавшая женщина имеет жалобы, а каждая третья — медицинские показания для вагинопластики.
Рост частоты случаев выпадения органов малого таза прямо пропорционален увеличению продолжительности жизни.
В Соединенных Штатах на лечение генитального пролапса уходит 3% всего бюджета здравоохранения.
Профилактика
- Основные профилактические меры:
- бережные роды;
- своевременное лечение заболеваний, при которых повышается внутрибрюшное давление;
- аккуратное и качественное устранение повреждений промежности при разрывах и после эпизиотомии;
- поддержание уровня эстрогена;
- регулярные занятия по специальным методикам, укрепляющим мышцы тазового дна;
- исключение продуктов, приводящих к запорам;
- своевременное опорожнение мочевого пузыря;
- исключение физических упражнений, вызывающих потуги (повышение внутрибрюшного давления).
Классификация
В мировой стандартизации выделяют четыре степени пролапса половых органов:
I степень — шейка матки смещается менее чем до середины влагалища.
II степень — шейка матки и/или стенки влагалища опускаются до входа во влагалище.
III степень — шейка матки и/или стенки влагалища опускаются за пределы входа во влагалище, а тело матки располагается выше него.
IV степень — вся матка и/или стенки влагалища находятся за пределами входа во влагалище.
Существует и более современная классификация генитального пролапса POP–Q (Pelvic Organ Prolapse Quantification). Она принята многими урогинекологическими сообществами мира и используется для большинства исследований по этой теме. Она имеет несколько преимуществ:
- положение пациентки не влияет на точность постановки диагноза;
- воспроизводимость результатов;
- более точная оценка стадии опущения, основанная на положении нескольких анатомических ориентиров.
Необязательно, что при пролапсе половых органов будет пролапс соседних органов (мочевой пузырь, прямая кишка), так как образовавшееся пространство могут занимать и другие структуры.
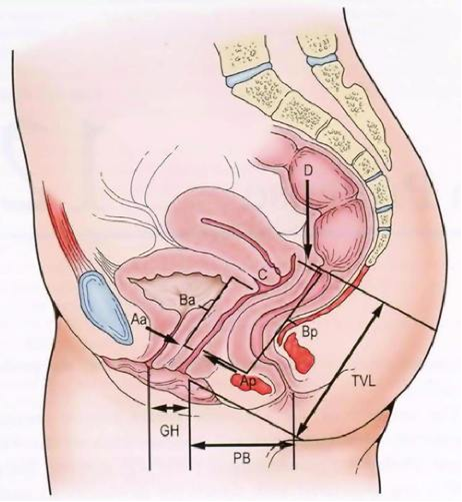
На рисунке изображены все девять используемых в данной классификации точек (у здоровой женщины). Измерения проводятся в положении пациентки лежа на спине, для этого используют линейку, маточный зонд и корнцанг. Часто это делают при проведении пробы Вальсальвы.
Гимен — плоскость, которая не вызывает затруднений в визуальном определении и является основой для данной системы (плоскость с остатками девственной плевы). Расположение определяемых точек (Аа, Ар, Ва, Вр, С, D) измеряют выше гимена, в таком случае фиксируют отрицательное значение. О положительном значении и наличии пролапса говорят, если точки располагаются ниже гимена. Плоскость гимена соответствует нулю. Параметры TVL, GH и PB измеряются в абсолютных величинах.
Стадирование пролапса по POP–Q
Стадия 0 — нет пролапса. Точки Аа, Ар, Ва, Вр — все 3 см; точки С и D имеют значение со знаком минус.
Стадия I — наиболее выпадающая часть стенки влагалища не достает до гимена на 1 см (значение>–1 см).
Стадия II — наиболее выпадающая часть стенки влагалища расположена на 1 см проксимальнее (проксимальный — расположенный ближе к телу или органу) или дистальнее (расположенный дальше) от гимена.
Стадия III — наиболее выпадающая точка более чем на 1 см дистальнее гименальной плоскости, но при этом общая длина влагалища (TVL) уменьшается не более чем на 2 см.
Стадия IV — полное выпадение. Наиболее дистальная часть пролапса выступает более чем на 1 см от гимена, а общая длина влагалища (TVL) уменьшается более чем на 2 см.
Этиология и патогенез
Как правило, развитие заболевания приходится на репродуктивный возраст и всегда прогрессирует без лечения. Более того, при халатном отношении к проблеме рано или поздно возникают функциональные нарушения, причиняющие физическую боль, а впоследствии вызывающие нетрудоспособность.
- Существует семь основных причин возникновения патологий, ведущих к пролапсу:
- роды;
- некачественное взаимодействие половых гормонов;
- хронические потуги;
- нарушение режима мочеиспускания и склонность к запорам;
- недостаточно развитые соединительнотканные системы;
- травмы в области тазового дна;
- хронические заболевания, вызывающие нарушения обменных процессов и микроциркуляции, резкие непрогнозируемые скачки внутрибрюшного давления.
Если образно представить женский малый таз, то он похож на воронку, в которой находятся органы малого таза (спереди мочевой пузырь, сзади прямая кишка, а посередине — влагалище с маткой и придатками). С учетом постоянно действующей гравитации и потуг, вектор напряжения действует исключительно вниз: в сторону самого широкого выхода из малого таза (половой щели), расширяя стенки влагалища и выходя наружу за ее пределы. При наслаивании нескольких перечисленных факторов связочный аппарат тазового дна и половых органов приходит в несостоятельность и не может удерживать органы на своих местах.
При изменении тазовой диафрагмы происходит и смещение мочеполовой системы (стенки влагалища и мочевой пузырь). Мочевой пузырь в таком случае попадает в грыжевый мешок и способствует образованию цистоцеле. Цистоцеле увеличивается в размерах от внутреннего давления мочевого пузыря, чем образует замкнутый круг, усугубляющий опущение.
Более 50% пациенток с пролапсом половых органов имеют уродинамические осложнения. Подобным образом возникает ректоцеле и вызывает проктологические осложнения более чем в 30% случаев. Особое осложнение бывает у женщин, перенесших гистерэктомию (удаление матки). Осложнение заключается в выпадении купола влагалища и случается у 0,2 – 4,3% пациенток.
Часто урологические и проктологические проблемы способствуют растяжению стенок влагалища и увеличению его объема, что мешает полноценно наслаждаться половой жизнью.
Клиническая картина
Чаще всего опущение и выпадение половых органов диагностируется у людей пожилого возраста. Наиболее часто озвучиваемые жалобы: тянущие боли в пояснице и нижней части живота, ощущение инородного тела во влагалище, наличие видимой грыжи в промежности. В большинстве случаев к этому добавляются нарушения работы смежных органов (расстройства мочеиспускания, запоры).
Проблемы с мочеиспусканием являют собой острые задержки, гиперактивное и частое мочеиспускание, боли, а чаще всего — все вместе.
Помимо вышеперечисленных расстройств почти половина больных пролапсом испытывают боль при половом акте.
У молодых рожавших женщин опущение стенок влагалища сопровождается жалобами на сексуальный дискомфорт, связанный с увеличением объема влагалища, а также с жалобами на эстетическую составляющую входа во влагалище.
Диагностика
- Для определения пролапса и его степени используют следующие методики:
- анамнез (опрос пациента);
- гинекологический осмотр (самый важный и информативный метод);
- трансвагинальное УЗИ;
- комбинированное уродинамическое исследование (КУДИ);
- гистероскопия (обследование матки), цистоскопия, ректоскопия.
Для полноценного сбора анамнеза узнают о перенесенных операциях, заболеваниях, вызывающих высокое внутрибрюшное давление, о тяжести родов.
В основе диагностики пролапса органов лежит правильный гинекологический осмотр, в ходе которого определяют степень пролапса и различные урогенитальные дефекты. Также проводятся нагрузочные пробы, определяется состояние леваторов, апоневроза, сфинктера. Обязательно проводится ультразвуковая диагностика для обнаружения изменений матки и придатков, так как некоторые их изменения влекут за собой значительное расширение объема операции. Также УЗИ позволяет сделать оценку состояния сфинктера мочевого пузыря. Комбинированное уродинамическое исследование (КУДИ) позволяет изучить сократительную способность детрузора и замыкательную способность уретры и сфинктера. Однако при сильном опущении органов изучение данных функций невозможно, так как при одновременном пролапсе передней стенки влагалища и задней стенки мочевого пузыря результаты значительно искажаются.
Эндоскопические обследования матки, прямой кишки, мочевого пузыря назначают при подозрениях на ГПЭ (гиперплазия эндометрия матки), рак эндометрия, полипы, а также для исключения воспалений слизистых. В этом участвуют другие врачи — урологи и проктологи. Возможно, к ним придется обращаться и после успешного хирургического лечения.
Лечение
При первой и второй стадии пролапса рекомендуют консервативное лечение, которое направлено на тренировку и укрепление мышц тазового дна. Для этого используют программы тренировок интимных мышц Кегеля, Атабекова, Юнусова и упражнения «Этажей». Рекомендуют две группы упражнений: одни для занятий дома, вторые для занятий в любом месте и в любое время.
Для занятий в любом месте и в любое время: упражнения по Кегелю и упражнения по «ЭТАЖАМ».
Упражнения по Кегелю
Самыми известными упражнениями для интимных мышц являются упражнения по Кегелю. Их большое преимущество состоит в том, что женщина может выполнять их даже в общественных местах. Суть заключается в напряжении и расслаблении мышц влагалища. Мышцы втягиваются и сжимаются на 10 секунд, после чего следует 10 секунд передышки. Следом идут быстрые сокращения по 1 секунде. Эти упражнения следует выполнять ежедневно по 20-30 минут.
Упражнения по этажам
Принцип упражнения в том, чтобы постепенно, «по этажу», усиливать сжатие мышц влагалища, задерживаясь на каждом «этаже» на 3-5 секунд. Следует выполнять «подъем» до 4-7 этажа и плавный «спуск» вниз.
Для занятий дома идеальны упражнения по Атабекову и Юнусову.
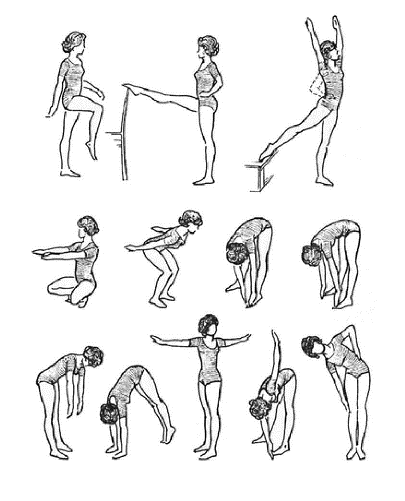
Занятия по Юнусову:
- Наклоны туловища.
- Круговые движения тазом.
- Пружинистые приседания.
- Попеременные повороты туловища вправо и влево.
- Приведение колен и напряжение мышц промежности с последующим их расслаблением.
- Перекаты лежа на спине.
- Ротация ног внутрь с сокращением мышц промежности и ротация ног наружу с расслаблением этих мышц.
- Имитация езды на велосипеде.
- Напряжение мышц промежности, бедра и голени.
- Упражнение ножницы.
- Попеременное сгибание ног в коленном суставе.
- Сжимание мяча коленями.
- Приподнимание таза.
- Попеременное приседание вправо и влево с колен.
- Попеременное поднятие левой и правой ног с касанием их противоположной рукой.
- Прогибание и выгибание спины с одновременным сокращением мышц промежности.
- Повороты туловища вправо и влево вслед за перемещением ладоней.
- Попеременное подтягивание колен к груди.
- Ходьба на ягодицах.
- Дыхательные упражнения динамического характера.
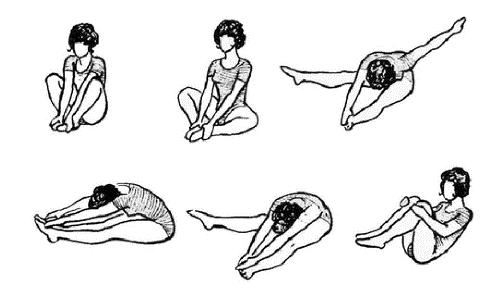
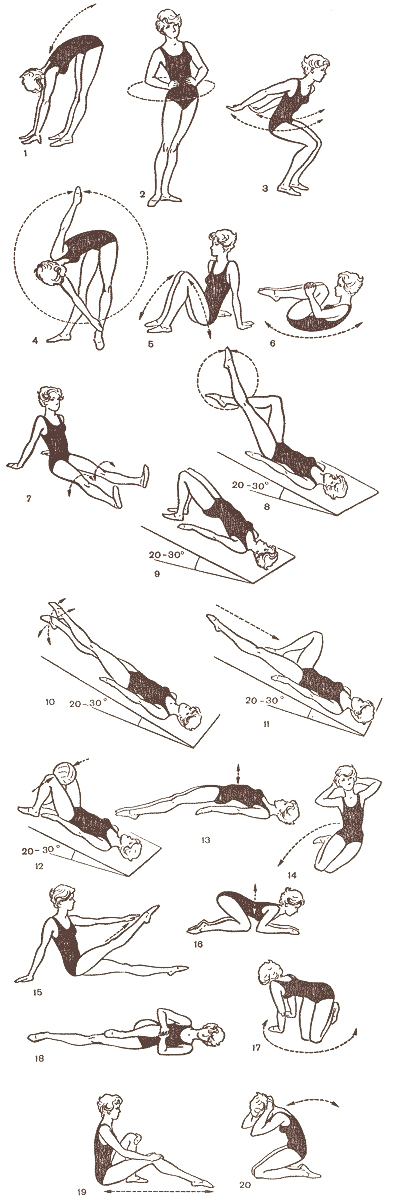
Упражнения по Атабекову:
Ознакомиться с техникой выполнения некоторых упражнений Вы можете здесь:
Необходима корректировка уровня эстрогена, для этих целей назначают медикаментозное лечение.
- Прямыми показаниями к госпитализации являются:
- пролапс половых органов третьей и четвертой степени;
- нарушения в работе соседних органов, недержание мочи, хронические запоры;
- активное прогрессирование заболевания;
- опущение 1-2 степени влагалища с жалобами на сексуальный дискомфорт, связанный с объемом влагалища.
Для каждого пациента подбирается индивидуальная хирургическая программа, которая включает в себя ушивание одной или обеих стенок влагалища (вагинопластика), коррекцию функциональных нарушений, вагинопексию, пластику леваторов, промежности, лазерное омоложение, эстетическую хирургию наружных половых органов — пластику малых и больших половых губ, а также (по показаниям) сфинктеропластику и уретропластику.